Статьи
Аторвастатин в современной кардиологической практике
Ни для кого не секрет, что существует прямая корреляция между уровнем холестерина (ХС) и ХС липопротеинов низкой плотности (ХС ЛНП) в крови и смертностью от сердечно- сосудистых заболеваний. Поэтому во всем мире модификация липидного профиля с помощью гиполипидемических средств стала основной стратегией в профилактике сердечно-сосудистых осложнений (ССО) и улучшении прогноза больных с сердечно- сосудистыми заболеваниями (ССЗ). На протяжении последних десятилетий значимые результаты достигнуты с помощью статинов, которые в современной клинической практике являются самой часто назначаемой группой липидснижающих средств.
Яркий представитель этого класса препаратов — аторвастатин (в России оригинальный аторвастатин выпускает компания Pfizer под названием Липримар®). Аторвастатин (Липримар®) в настоящее время лидирует по объему продаж лекарственных препаратов в США среди первой десятки препаратов за последние четверть века (по данным аналитиков компании IQVIA). Огромное количество проведенных клинических исследований и мета-анализов наглядно демонстрирует то, что аторвастатин является одним из мощнейших препаратов этого класса по влиянию на уровень атерогенных липопротеидов.
В данной ситуации будет не лишним вспомнить целевой уровень ХС ЛНП у пациентов с различным уровнем риска развития ССО, к которому мы стремимся при назначении статинов согласно рекомендациям ESC 2016 г. (табл. 1).
ТАБЛ. 1. Европейские рекомендации по целевому уровню ХС ЛНП у пациентов с различным уровнем риска
|
Клиническая характеристика |
Класс |
Уровень |
|
У пациентов очень высокого риска целевой уровень ХС ЛНП < 1,8 ммоль/л или его снижение по меньшей мере на 50 %, если базальный уровень ХС ЛНП 1,8–3,5 ммоль/л |
I |
B |
|
У пациентов высокого риска целевой уровень ХС ЛНП < 2,5 ммоль/л или его снижение по меньшей мере на 50 %, если базальный уровень ХС ЛНП 2,5–5,0 ммоль/л |
I |
B |
|
У пациентов умеренного и низкого риска целевой уровень ХС ЛНП < 3,0 ммоль/л |
IIa |
C |
ОСОЗНАННЫЙ ВЫБОР
В настоящее время в современных клинических руководствах по лечению дислипидемии рассматривают два статина, способных снизить уровень ХС-ЛПНП ≥ 50 %: аторвастатин и розувастатин. Попробуем разобраться, почему же эксперты выделяют именно эти молекулы.
Так, в открытом рандомизированном исследовании STELLAR, включавшем 2431 пациента с гиперхолистеринемией, гиполипидемическая эффективность розувастатина (в дозах 10, 20, 40 мг/сутки) сравнивалась с эффективностью аторвастатина (10, 20, 40 или 80 мг/сутки), симвастатина (10, 20, 40 или 80 мг/сутки) и правастатина (10, 20 или 40 мг/сутки). В течение 6 недель проводилась оценка достижения целевых цифр ХС ЛНП. Розувастатин 10 мг оказал более выраженный эффект в отношении ЛНП в сравнении с аторвастатином 10 мг, на розувастатине 20 мг отмечался более выраженный эффект, чем на аторвастатине 20 и 40 мг. В то же время отсутствовали достоверные различия в степени снижения ХС ЛНП на дозах розувастатина 10 мг и аторвастатина 20 мг, а эффект максимальных доз препаратов (40 мг розувастатина и 80 мг аторвастатина) оказался сопоставим: 55 и 51 % от исходного уровня соответственно.
Согласно результатам сравнительного исследования, проведенного E. J. Schaefer и соавт., аторвастатин в суточной дозе 10 мг снижает уровень ХС ЛНП в среднем на 39 %, ловастатин и правастатин в дозе 40 мг — на 31 %, симвастатин 40 мг — на 35–41 %, флувастатин 40–80 мг — на 25–35 %, розувастатин 10 мг — на 39–45 %.
В исследовании высокодозовых статинов — розувастатина 40 мг/сутки и аторвастатина 80 мг/сутки — Т. van Himbergen и соавт. выявили одинаковую эффективность в снижении уровня ХС ЛНП (55 % и 53 % от исходного). Не было отмечено преимущества розувастатина 40 мг перед аторвастатином 80 мг в раннем мета-анализе Law MR и соавт., по результатам которого розувастатин 40 мг снижал уровень ХС ЛНП на 53 %, аторвастатин 80 мг на 55 % от исходного уровня (табл. 2).
Время не стоит на месте, и в более поздних мета-анализах все же было показано некоторое преимущество розувастатина перед аторваста тином в снижении уровня ХС ЛНП. Вместе с тем достоверных различий в эффекте этих препаратов в отношении ЛНП, как правило, не наблюдается. Так, в мета-анализе Weng TC и соавт. было показано, что только розувастатин и аторвастатин в суточных дозах 10 мг/20 мг и выше могут снизить уровень ХСЛНП на 40 % и более. Таким образом, аторвастатин продолжает твердо занимать позицию одного из наиболее эффективных статинов в клинической практике.
ТАБЛ. 2. Снижение уровня липидов (в %) на различных статинах
|
Доза (мг/сутки) |
5 |
10 |
20 |
40 |
80 |
|
Флувастатин |
21 % |
27 % |
33% |
||
|
Правастатин |
20 % |
24 % |
29 % |
||
|
Симвастатин |
27 % |
32 % |
37 % |
4% |
|
|
Аторвастатин |
37 % |
43 % |
49 % |
55 % |
|
|
Розувастатин |
38 % |
43 % |
48 % |
53 % |
АТОРВАСТАТИН В ПЕРВИЧНОЙ ПРОФИЛАКТИКЕ ССЗ
Исходя из характерологических особенностей российских пациентов, становится очевидным, что если при проведении вторичной профилактики ССО имеется большая вероятность того, что пациент будет принимать предписанную терапию, то в случае использования препаратов в целях первичной профилактики шансы на хорошую приверженность, увы, не столь высоки. И тем не менее эта игра стоит свеч.
Исследование ASCOT-LLA (Anglo-Scan-dinavian Cardiac Outcomes Trial-Lipid-Lowering Arm), включавшее 10305 пациентов с артериальной гипертензией и уровнем ОХС ≤ 6,5 ммоль/л, получавших либо аторвастатин в дозе 10 мг/сутки, либо плацебо, было прекращено досрочно ввиду выраженного, статистически значимого снижения частоты первичной конечной точки и инсульта в группе аторвастатина. Первичная конечная точка — нефатальный инфаркт миокарда (ИМ) и смерть от ИБС была зафиксирована у 1,9 % пациентов в группе аторвастатина и у 3,0 % пациентов в группе плацебо, снижение риска в группе аторвастатина составило 36 % (p = 0,0005). Кроме того, в группе аторвастатина отмечалось снижение частоты ишемического инсульта на 27 %, потребности в реваскуляризации — на 21 % и общей смертности — на 13 %.
Другое исследование аторвастатина в первичной профилактике в дозе 10 мг — CARDS — включало 2838 пациентов с сахарным диабетом (СД) 2 типа с уровнем ХС ЛНП ниже 4,14 ммоль/л. В группе аторвастатина достоверно реже регистрировались первичные конечные точки, такие как смерть от ИБС, нефатальный ИМ, внезапная сердечная смерть, госпитализация в связи с нестабильной стенокардией, реваскуляризация 5,8 % vs 9,0 % в группе сравнения (p = 0,001). Также достоверно отмечалось преимущество аторвастатина в виде снижения частоты ишемических инсультов и ОКС на 48 и 36 % соответственно. Следует особо отметить, что эффект аторвастатина не зависел от исходного уровня ХС ЛНП: снижение частоты достижения первичной конечной точки на фоне приема аторвастатина достоверно наблюдалось как в группе пациентов с высоким уровнем ХС ЛНП, так и с нормальными липидами.
БЕЗОПАСНОСТЬ
Огромное значение при длительной терапии имеет не только эффективность, но и безопасность принимаемых препаратов.
Напуганные врачи и пациенты испытывают священный трепет перед побочными эффектами, описанными в инструкции по применению препарата. Однако на вопрос аудитории о том, кто из врачей в своей практике видел рабдомиолиз у пациента, получающего терапию статинами, или лекарственный гепатит, все смущенно молчат, затрудняясь ответить.
И действительно, показательным в этом отношении безопасности высоких доз аторвастатина являются результаты плацебо-контролируемого исследования SPARCL. В анализ данного исследования была включена информация о 2365 пациентах, получавших максимальную дозу аторвастатина (80 мг/сутки) с продолжительностью наблюдения 4,9 года. Длительное наблюдение за пациентами, получающими максимальную дозу аторвастатина, показало, что частота основных побочных эффектов была сопоставима с группой плацебо. Отмена терапии ввиду нежелательных явлений в группе аторвастатина составила 17,5 против 14,5 % в группе плацебо. Рабдомиолиз, так пугающий врачей при назначении статинов, в данном исследовании встречался в 0,1 % в группе аторвастатина и в 0,1 % в группе плацебо. То же самое касалось и повышения уровня КФК — достоверных различий между препаратом и плацебо получено не было. Характерное для всех статинов повышение уровня трансаминаз было выявлено и в данном исследовании: 2,2 против 0,55 % в группе плацебо. Однако стоит отметить, что данный феномен не влияет на качество жизни пациентов и не является поводом для прекращения терапии. В последующем данные больших мета-анализов (C. Newman и соавт., Li H и соавт..) подтвердили, что применение высоких доз аторвастатина по сравнению с низкими дозами или плацебо достоверно отличалось лишь частотой повышения уровня трансаминаз.
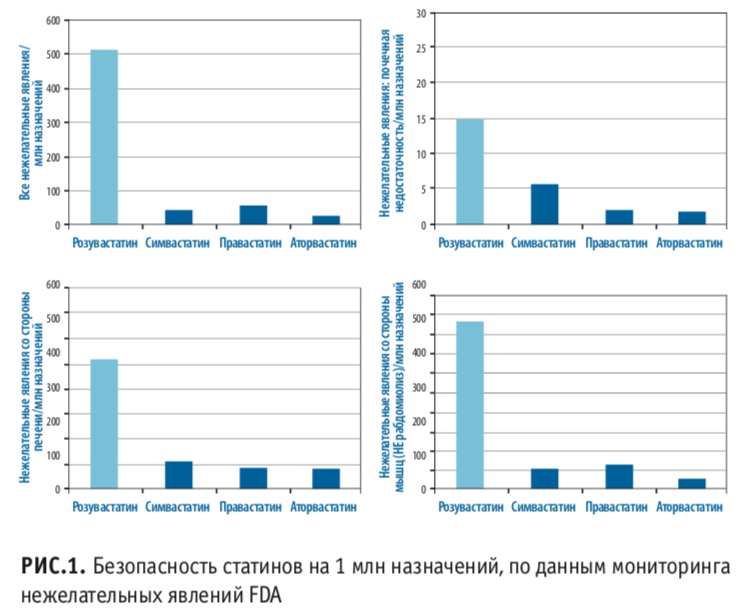
Также интересно было бы отметить, что, по данным FDA, на 1 млн назначений аторвастатин показал себя как самый безопасный статин (рис. 1).
В двух рандомизированных проспективных исследованиях PLANET I и PLANET II было продемонстрировано благоприятное влияние максимальной дозы аторвастатина на функцию почек. В исследования были включены 325 пациентов с сахарным диабетом (СД) 1 и 2 типа с протеинурией и гиперхолестеринемией и 220 пациентов без СД. Почечная функция на фоне приема аторвастатина в обеих группах при расчете скорости клубочковой фильтрации значимо не менялась, однако было отмечено достоверное (p = 0,033) снижение уровня протеинурии на 13 % в исследовании PLANET I и на 23 % в исследовании PLANET II (p = 0,003).
САХАРНЫЙ ДИАБЕТ НА ФОНЕ ПРИМЕНЕНИЯ АТОРВАСТАТИНА — МИФ ИЛИ РЕАЛЬНОСТЬ?
Диабетогенный эффект статинов — еще один камень преткновения в клинической практике при назначении статинов: ведь именно присоединение сахарного диабета (СД) значительно ухудшает прогноз пациентов с ССЗ. Данная проблема широко изучалась в клинических исследованиях и различных публикациях.
Так, в мета-анализе Sattar и соавт., включившем результаты 13 плацебо-контролируемых исследований (91 140 больных без сахарного диабета исходно), было продемонстрировано общее увеличение риска возникновения новых случаев СД на 4,5 % в группе плацебо и на 4,89 % в группе статинотерапии. При этом значительное, 18 %-ное увеличение риска развития СД было выявлено только на фоне применения розувастатина.
Более поздний мета-анализ Navarese и соавт., в который вошли данные 17 плацебо-контролируемых и сравнительных РКИ со статинами, включил 113 394 пациента и продемонстрировал наименьший риск развития новых случаев СД на фоне терапии 40 мг правастатина, а наибольший — на фоне 20 мг розувастатина; промежуточный риск развития СД был отмечен на фоне приема максимальной дозы аторвастатина — 80 мг.
Аналогичные результаты были получены при сравнении эффектов умеренных доз указанных препаратов. Таким образом, нежелательное действие на углеводный обмен, хотя и является классовым эффектом статинов, выражено в большей степени у розувастатина, чем у других статинов, включая аторвастатин.
Любая дополнительная информация о препаратах дает возможность быть во всеоружии в борьбе с сердечно-сосудистыми заболеваниями. Каждому из нас в клинической практике приходится взвешивать пользу и риски нежелательных побочных эффектов при назначении той или иной терапии. Увы, порой избыточное количество заведомо утрированной и негативной информации отпугивает клиницистов от использования высоких доз статинов и даже приводит к отказу от назначения препаратов данного класса. Представленный материал наглядно демонстрирует благоприятный профиль любых доз аторвастатина. Остается надежда, что с течением времени чаша весов склонится в пользу статинотерапии и пропорция 1:100 пациентов с ИБС с достигнутыми/недостигнутыми целевыми цифрами ХС ЛНП станет обратной — 100:1. Как скоро это произойдет, будет зависеть от нас с вами.