Статьи
Пациенты с эндокринопатиями на второй волне пандемии COVID-19
Продолжаем начатый в прошлом номере разговор о принципах ведения пациентов с наиболее распространенными эндокринными заболеваниями в период пандемии и особенностях лечения таких больных при подтверждении коронавирусной инфекции. Калейдоскоп нейроэндокринных заболеваний
НЕСАХАРНЫЙ ДИАБЕТ
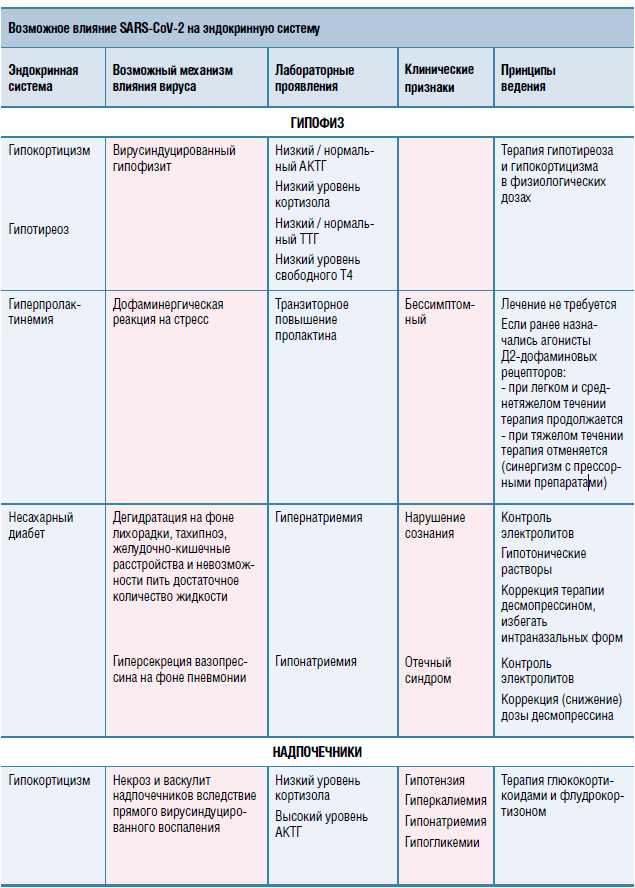
Центральный и нефрогенный несахарный диабет (НД) представляет собой особую проблему из-за ограниченной доступности лабораторного контроля. При амбулаторном ведении пациентов следует тщательно контролировать прием препаратов и выпиваемой жидкости. В одном из опубликованных обзоров, где широко освещалась эта тема, предлагалось раз в неделю пропускать дозу десмопрессина. Это в первую очередь предотвратило бы задержку воды и, следовательно, поддержало бы эунатриемию. Основной риск для пациентов с НД — это риск гипонатриемии. Уменьшить его можно, ежедневно измеряя массу тела, давление и оценивая ощущение жажды.
При тяжелом течении заболевания и лечении в стационаре особое внимание необходимо обратить на электролитный обмен и возмещение водно-электролитных потерь из-за лихорадки и нарушения сознания, тошноты, рвоты, невозможности потребления жидкости, с одной стороны, и передозировки препаратов десмопрессина (проявляющихся гипонатриемией) — с другой. Инфицирование COVID-19 с развитием пневмонии ведет к избытку вазопрессина, что может клинически проявляться синдромом неадекватной секреции АДГ и риском гипонатриемии. При лечении пациентов в стационаре требуется контроль электролитов (калия и натрия), а также объема вводимых инфузионных растворов с коррекцией дозы десмопрессина в случае развития диснатриемии. Введение десмопрессина интраназально менее предпочтительно по сравнению с пероральными формами.
ГИПЕРПРОЛАКТИНЕМИЯ
Пациенты с ранее существовавшей гиперпролактинемией могут продолжать терапию агонистами Д2-дофаминовых рецепторов во время инфицирования COVID-19. Таким больным не следует измерять уровни пролактина для оценки контроля заболевания при подтвержденном коронавирусном инфицировании. Следует знать о возможных лекарственных взаимодействиях между агонистами Д2-рецепторов и антиретровирусными препаратами (лопинавир, ритонавир). За счет ингибирования фермента CYP3A4 повышается уровень бромокриптина в плазме, однако клинического эффекта он не имеет. Каберголин в меньшей степени подвержен влиянию таких ферментативных модуляций, потому что лишь небольшая его часть метаболизируется через систему цитохрома P450.
У пациентов с тяжелым течением COVID-19, находящихся в ОРИТ на респираторной и вазопрессорной поддержке (норэпинефрином, адреналином, добутамином, дофамином), прием агонистов Д2-рецеп- торов может вызвать синергизм с прессорными препаратами адренергического ряда и вызвать аддитивный спазм сосудов и быстрое повышение АД. Таким образом, пациентам с тяжелым течением COVID-19 требуется отмена данной терапии. О влиянии сочетания каберголина и хлорохина на организм человека не получено дополнительных данных. В исследованиях на животных одновременное применение этих препаратов приводило к апоптозу клеток в опухолях гипофиза, что, казалось бы, является положительным моментом для контроля эндокринного заболевания. Однако эти положительные эффекты вряд ли становятся значимыми и первоочередными при борьбе с агрессивным вирусом.
ФЕОХРОМОЦИТОМА И ПАРАГАНГЛИОМА
Из-за текущей пандемии COVID-19 регулярное наблюдение за этой категорией пациентов было отложено. Они не подвержены повышенному риску заражения коронавирусной инфекцией, а потому им предписано соблюдать общие меры профилактики заболевания. При инфицировании SARS-CoV-2 уровень метанефринов в плазме и моче таких больных может быть повышен в связи с адренергической реакцией организма на воспаление и стрессовую ситуацию, а значит, анализы дадут ложноположительные результаты. В период отсрочивания операции остается консервативное лечение а-адреноблокаторами или их сочетанием с р-адреноблокаторами для предотвращения возможных сердечно-сосудистых осложнений.
НЕЙРОЭНДОКРИННЫЕ ОПУХОЛИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Неизвестно, являются ли пациенты с этими редкими заболеваниями более восприимчивыми к COVID-19. Также нет данных о том, способен ли COVID-19 провоцировать инфаркт или некроз опухоли. Больные с глюкагономой могут подвергаться повышенному риску тяжелой формы COVID-19 из-за гипергликемии и высокой вероятности тромботических осложнений. Специфическая терапия гидроксихлорохином при инсулиноме может провоцировать гипогликемические состояния.
Нарушения обмена кальция и фосфора: лечение до цели
ГИПОПАРАТИРЕОЗ
При этом диагнозе нужен тщательный контроль за приемом препаратов кальция и витамина D (или его активных форм). При лечении коронавирусной инфекции запрещена отмена препаратов, корригирующих фосфорно-кальциевый обмен. При появлении типичных для его декомпенсации жалоб необходимо минимально увеличить дозы препаратов (например, на 500 мг — соли кальция и на 0,5 мкг—активных форм витамина D). Клиника острого гипокальциемического состояния может затруднять дифференциальную диагностику респираторного дефицита при COVID-19. При развитии жизнеугрожающих гипокальциемических состояний необходима госпитализация в специализированный стационар. Для купирования острой гипокальциемии рекомендуется установка центрального венозного катетера. Это позволяет предотвратить склерозирование периферических вен вследствие инфузии кальция. Глюконат кальция лучше хлорида, оказывающего более выраженное раздражающее действие на окружающие ткани. Для стабилизации уровня кальция вводится его глюконат (болюсно внутривенно 20-40 мл или инфузионно 60-100 мл в 100-150 мл 0,9 %-го физраствора или 5 %-ной глюкозы с одновременным назначением пероральных препаратов). По показаниям можно продолжить непрерывную инфузию глюконата кальция под контролем уровня кальция каждые 6-12 часов в начале лечения и каждые 24 часа после стабилизации.
ГИПЕРПАРАТИРЕОЗ
Плановое оперативное вмешательство откладывается до нормализации эпидемиологической обстановки в конкретном регионе. На этот период следует уменьшить потребление кальция с едой и увеличить прием жидкости до 2-3 литров в сутки. Поскольку такие пациенты обычно ждут верификации диагноза годами, перенос операции на 2-3 месяца не нанесет вреда их здоровью. При появлении тошноты, полиурии, полидипсии пациент должен связаться с врачом для анализа ситуации и коррекции лечения. Получающим симптоматическую терапию кальцимиметиками (Мимпара, Ротокальцет) и бисфосфонатами следует продолжать ее. Пациенты с вторичным гиперпаратиреозом вследствие хронической болезни почек относятся к группе повышенного риска инфицирования COVID-19. Им необходимо продолжать плановое лечение кальцимиметиками, препаратами кальция и витамина D, а также фосфатбиндерами.
ОСТЕОПОРОЗ
Хотя нет никаких доказательств повышенного риска COVID-19 для пациентов с нарушениями костно-минерального метаболизма и остеопорозом, беспрецедентные глобальные ограничения существенно повлияли на их лечение. Ухудшение общего самочувствия при заражении коронавирусной инфекцией у некоторых больных может увеличить риск падений и переломов. Анти- резорбтивная терапия должна проводиться в обычном режиме. Строго рекомендовано продолжать терапию моноклональными антителами, обеспечивая их своевременную инъекцию. Лечение парентеральными формами бисфосфонатов следует отложить из-за их длительного периода полувыведения. Прием витамина D оправдан его иммуномодулирующим эффектом, а не только коррекцией фосфорно-кальциевого обмена.
РОЛЬ ВИТАМИНА D
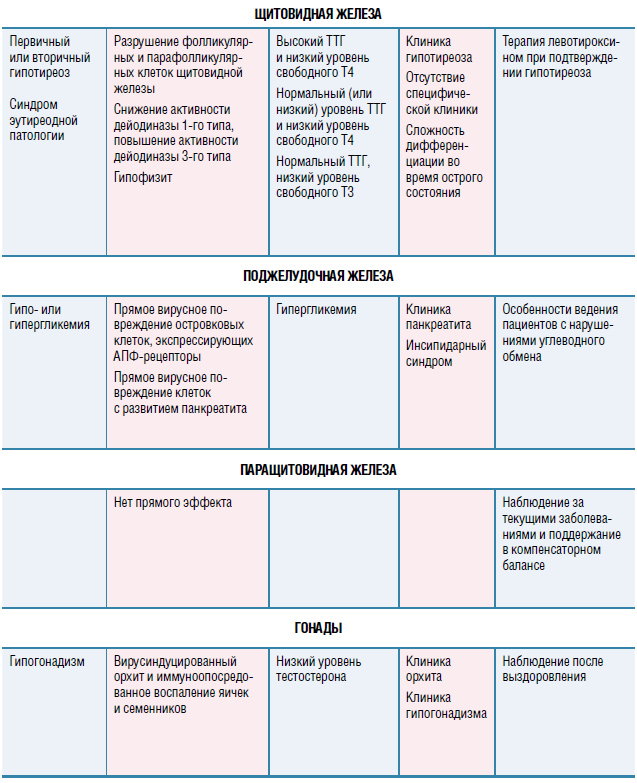
Играя важную роль в иммунной системе, витамин D снижает риск вирусных инфекций, но, к сожалению, его дефицит распространен повсеместно. Для больных COVID-19 с ОРДС это может обернуться усугублением воспалительных изменений в альвеолоцитах. Выявлена значимая роль витамина D в уменьшении воспаления при COVID-19 за счет роста уровня противовоспалительных и снижения уровня провоспалительных цитокинов, регуляции РААС с подавлением ренина и изменения вирулентности SARS- CoV-2 путем уменьшения экспрессии компонентов рецепторного аппарата DPP4/CD26. Хотя при дефиците витамина D обнаружена повышенная восприимчивость к инфекциям, данные о пользе его добавок для предотвращения инфекций или смертности от болезней противоречивы. Метаанализ, который показал, что добавление витамина D снижает риск ОРИ, продемонстрировал преимущества ежедневного или еженедельного приема данного витамина, но не режимов, содержащих большие болюсные дозы. Порогового значения более 50 нмоль/л (20 нг/мл) достаточно для профилактики острых инфекций дыхательных путей. Степень защиты оптимальна при уровне витамина D в сыворотке от 100 до 150 нмоль/л (40-60 нг/мл). Для его достижения в зимние месяцы требовалась суточная доза от 2000 до 5000 МЕ витамина D. Суточные дозы витамина D до 10 000 МЕ, как правило, безопасны и не связаны с какими-либо побочными эффектами. Лечение витамином D на фоне COVID-19 является обязательным. В качестве профилактики COVID-19 рекомендуется рассмотреть возможность приема 10 000 МЕ витамина D в сутки в течение 8 недель для насыщения, а затем продолжить прием 5000 МЕ в сутки под контролем кальция крови. При подтвержденном COVID-19 дозы витамина D должны быть повышены для снижения риска тяжелого течения коронавирусной инфекции.
ПРО ГИПОГОНАДИЗМ ОТ А ДО Я
Ряд исследований указывают на высокую экспрессию рецепторов АПФ2 в клетках яичек. Это значит, что теоретически они уязвимы для вируса SARS-CoV-2. Однако документальных подтверждений его распространения и патологического воздействия на яички пока не получено. Предполагается возможное иммуноопосредованное повреждение их клеток как причина зафикисированных орхитов. Риск гипогонадизма после перенесенной коронавирусной инфекции обсуждался неоднократно и требует дальнейших отсроченных наблюдательных исследований. Пациентам с уже подтвержденным гипогонадизмом рекомендуется продолжать курс заместительной гормональной терапии по ранее подобранной схеме. В связи с возможными проблемами в бесперебойном обеспечении терапии в период напряженной эпидобстановки не рекомендуется проводить ее коррекцию. Прекращение терапии на 3-5 недель не повлечет за собой серьезных последствий. Однако при замене лекарственных форм возобновление предыдущей терапии допустимо лишь по завершении действия пролонгированной формы препарата тестостерона. При замене женских гормонов предпочтительнее использовать трансдермальные препараты, которые с меньшей вероятностью приведут к состоянию гиперкоагуляции. Трансгендеры имеют высокий риск заражения COVID-19 как из-за сниженного иммунного статуса, так и социальной дезадаптации в своевременном получении медицинской помощи и соблюдении мер профилактики, а потому должны иметь запас лекарственных препаратов. Все плановые оперативные вмешательства при этом откладываются.
СНИЗИТЬ РИСКИ
Большинство эндокринных заболеваний ассоциированы с высоким риском опасных для жизни осложнений на фоне COVID-19. Необходимо информировать пациентов о мерах профилактики и лечения на случай непредвиденных обстоятельств. Пандемия привела к ускоренному развитию телемедицины и дистанционного консультирования. Больным с эндокринными заболеваниями необходимы дополнительный динамический контроль, информационное оповещение и наблюдение со стороны узких специалистов. Приведенные выше рекомендации будут полезны и пациентам, и врачам.
Читайте также
- Эволюция подходов к терапии сахарного диабета 2 типа
- Современная борьба с акромегалией: опыт столицы
- «Прокрустово ложе» кардиоренометаболического континуума при СД 2 типа: есть выход!
- Деглудек: новый инъекционным инсулин длительного действия
- Формула любви
- Цифровые технологии управления диабетом
- Как подбирать дозы инсулина в реальной клинической практике?
- Диалог с пациентом: вместе мы сильнее
- Когнитивные нарушения при сахарном диабете
- Профессор Преображенский из повести Булгакова «Собачье сердце»: кто был прототипом?