Статьи
Врожденная ретинобластома у детей первого года жизни
В последние годы наблюдается рост частоты встречаемости ретинобластомы в популяции, распространенность которой составляет один случай на 18 тысяч (15–20 тысяч) новорожденных. На долю этой опухоли в среднем приходится от 2 до 4,5 % солидных злокачественных новообразований (ЗНО) у детей, при этом до 14 % — в возрасте до года.
РЕДКАЯ, НО ОПАСНАЯ
Ретинобластома (РБ)—редкая и угрожающая жизни генетически опосредованная злокачественная опухоль сетчатки глаза занимает лидирующее место среди онкологических заболеваний глаз в детском возрасте. С января 2017 по март 2018 года в НИИ детской онкологии и гематологии ФГБУ «НМИЦ онкологии имени Н.Н. Блохина» диагноз РБ подтвержден у 110 (13,7 %) пациентов. 24 (21,8 %) младенцам он был поставлен в возрасте от месяца до года (младенческая РБ). У 6 (2,7 %) детей заболевание выявили в первые 28 дней жизни (неонатальная РБ). На первом году жизни было 30 детей (48 пораженных глаз), причем у всех обнаруживалась интраокулярная РБ.
Стандартный комплекс обследований включал расширенный офтальмологический осмотр с использованием ретинальной камеры, ультразвуковое исследование орбит, регионарных лимфоузлов шеи и предушных зон, органов брюшной полости и забрюшинного пространства, компьютерную томографию органов грудной клетки (КТ ОГК), магнитно-резонансную томографию (МРТ) орбит и головного мозга с внутривенным контрастированием, консультацию генетика с последующим проведением молекулярно-генетического анализа гена RB1, и, в зависимости от локализации опухоли, осуществлялось цитологическое исследование ликвора и аспирационного биоптата костного мозга.
ПЕРВЫЕ СИМПТОМЫ
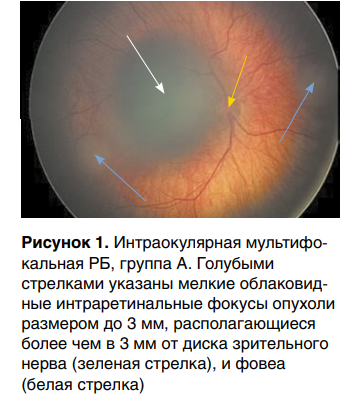
Первый по частоте возникновения симптом почти всегда выявляется родителями—это лейкокория (белое свечение зрачка). К сожалению, он свидетельствует о продвинутой стадии заболевания. Примерно в четверти случаев второй основной жалобой у детей младшего возраста становится косоглазие, что позволяет судить и о выраженном снижении зрения больного глаза.
Более чем у половины детей с РБ, выявленной на первом году, острота зрения пораженного глаза находилась на уровне светоощущения, поэтому необходимо повышать онкологическую настороженность среди офтальмологов, педиатров и других врачей. Об этом свидетельствует также стадия заболевания, на которой оно было выявлено впервые.
Лишь в 13 % случаев РБ была обнаружена на ранней стадии — группа А (рис. 1) по международной классификации A.L. Murphree (2005). Для этой группы характерны периферическое расположение опухоли, сохранные зрительные функции и небольшие ее размеры, что дает возможность проведения локального лечения с минимальным побочным воздействием на орган зрения и организм ребенка в целом.
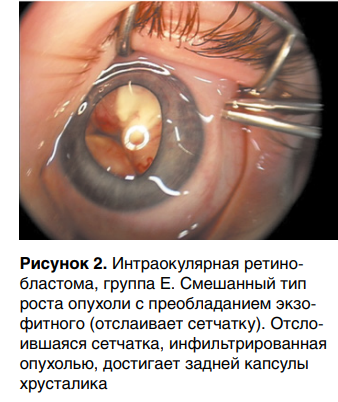 27 % детей до года имели уже далеко зашедшую стадию — группу Е (рис. 2), что позволяет предположить внутриутробное начало формирования РБ, но при этом большинство детей из этой группы прошли долгий диагностический путь. Практически все они имели тяжелые осложнения, такие как вторичная глаукома, рубеоз радужки и отслойка сетчатки.
27 % детей до года имели уже далеко зашедшую стадию — группу Е (рис. 2), что позволяет предположить внутриутробное начало формирования РБ, но при этом большинство детей из этой группы прошли долгий диагностический путь. Практически все они имели тяжелые осложнения, такие как вторичная глаукома, рубеоз радужки и отслойка сетчатки.
При возникновении РБ до года незначительно преобладает бинокулярная форма (53 %), при этом она развивается чаще всего метахронно: один глаз находится в более запущенной стадии, а в другом опухоль имеет меньшие размеры. Отличительная черта клинической картины РБ у детей до года—эндофитный рост (расположение опухолевого узла под сетчаткой).
РБ может развиваться в любом отделе оптически деятельной части сетчатки. Внутриглазная локализация не имела каких-либо особенностей: примерно 50 % случаев приходилось на центральное расположение, в 25 % случаев опухоль заполняла 2/3 объема глаза и также примерно в 25 % случаев располагалась на средней и крайней периферии сетчатки.
МЕТОДЫ ЛЕЧЕНИЯ
В нашем исследовании 50 % детей, которым диагноз РБ был поставлен на первом месяце жизни, имели сопутствующие заболевания, связанные с ранним возрастом гестации,— гипотрофию, органическое поражение центральной нервной системы, врожденную пневмонию, бронхолегочную пневмонию, открытое овальное окно. Этот факт необходимо учитывать при выборе метода лечения. В подавляющем большинстве случаев (76,3 %) оно было органосохраняющим: селективная интраартериальная, в некоторых случаях — системная и интравитреальная химиотерапия, а также локальные методы лечения (криодеструкция, брахитерапия, лазерная транспупиллярная термотерапия).
При возникновении РБ в столь раннем возрасте прогрессия заболевания и частые рецидивы являются характерной особенностью течения болезни, причиной которых может служить физиологический рост глаза в течение первого года жизни ребенка.
В половине случаев у наших пациентов имели место многократные прогрессии и рецидивы заболевания (максимально 3 и 2 раза соответственно). Вот почему дети с РБ до года должны находиться под пристальным частым динамическим контролем.
При полном отсутствии надежд на эффективность консервативного лечения и неблагоприятных факторах для сохранения глаза (вторичная глаукома, рубеоз радужки, тотальная отслойка сетчатки, гемофтальм и др.), а также при резистентных формах заболевания, при которых органосохраняющее лечение неэффективно, на первом этапе терапии проводится энуклеация глаза. 11 из 48 пораженных глаз подверглись первичной энуклеации. К сожалению, этот метод был неизбежен.
Из 35 глаз, подвергшихся органосохраняющему лечению, удалось сохранить 31, что составило 88,6 %. В 4 из 35 случаев после попытки органосохраняющего лечения в связи с его неэффективностью выполнены вторичные энуклеации глаза. Все дети живы, не отмечено ни одного случая метастазирования и развития вторых опухолей.
Раннее выявление РБ и своевременность диагностики — первостепенная задача детской офтальмологии. Ранняя диагностика РБ позволяет прибегнуть к органосохраняющему лечению, что важно и в социальном плане, поскольку качество жизни пациентов не страдает благодаря сохранению глазного яблока как функционирующего органа.
Каждый новорожденный должен быть осмотрен офтальмологом еще в роддоме с использованием ретинальной камеры. Кроме того, важное значение придается катамнестическому контролю пациентов после завершения лечения с целью наиболее раннего выявления новых опухолевых очагов для повторного проведения органосохраняющего лечения, в идеале — при помощи офтальмологического локального контроля — транспупиллярной термотерапии

















